Αυτό επισημαίνουν οι “Γιατροί του Κόσμου” σε έρευνα για την υγεία στην Ελλάδα που πραγματοποιήθηκε στο πλαίσιο του έργου “Ανοίγοντας την πρόσβαση στο Φάρμακο και την Υγεία για όλους”*:
Η οικονομική κρίση των τελευταίων ετών, η δραστική μείωση του μέσου εισοδήματος των πολιτών καθώς και η συρρίκνωση του προϋπολογισμού του Εθνικού Συστήματος Υγείας (ΕΣΥ) έχουν ως αποτέλεσμα τη δυσχερή πρόσβαση των πολιτών στην ιατροφαρμακευτική περίθαλψη
Στη μελέτη επισημαίνεται πως σχεδόν 1 στους 5 Έλληνες χαμηλότερου εισοδήματος δεν είχε ιατρική περίθαλψη όταν τη χρειάστηκε. Ακόμη, παρά το γεγονός ότι το ελληνικό σύστημα Υγείας είναι δομημένο στη βάση της πλήρους ένταξης και της ισότιμης περίθαλψης, η πραγματικότητα δείχνει ότι άνθρωποι από ευάλωτες πληθυσμιακές ομάδες εξαναγκάζονται να πληρώνουν συχνά σημαντικά κόστη για υπηρεσίες Υγείας που θα έπρεπε να είναι δωρεάν και για φάρμακα τα οποία πωλούνται με υπέρογκο κέρδος.
Τα παραπάνω προκύπτουν, μεταξύ άλλων, από μελέτη των Γιατρών του Κόσμου Ελλάδας, με τίτλο “Ιατροφαρμακευτική Περίθαλψη συστήματα πρόσβασης στην Υγεία στην Ελλάδα.
Στην ίδια έκθεση συμπεραίνεται ακόμη ότι οι “πατέντες” των εταιρειών και το πλαίσιο τιμολόγησης, διαμορφώνουν υψηλές τιμές και για τα φάρμακα, γεγονός το οποίο πλήττει ιδιαίτερα τις ευάλωτες πληθυσμιακές ομάδες.
Όπως αναφέρεται στην έκθεση, η αιτία του μεγάλου κόστους που καλούνται να καταβάλουν τα νοικοκυριά, οφείλεται “στις υψηλές άμεσες ιδιωτικές δαπάνες για φάρμακα, εξωνοσοκομειακή περίθαλψη (ή ανοιχτή νοσηλεία) και νοσοκομειακές υπηρεσίες”.
Δαπάνες για την Υγεία από το κράτος και τα νοικοκυριά:
Σύμφωνα με τα στατιστικά στοιχεία του ΟΑΣΑ για την υγεία, η Ελλάδα το 2018 δαπάνησε για υγειονομική περίθαλψη 1.327,8 ευρώ ανά άτομο, όταν ο αντίστοιχος μέσος όρος στην ΕΕ είναι 3.710 ευρώ.
Το ποσό της κρατικής δαπάνης για την Υγεία αντιστοιχεί σε 7.7% του ΑΕΠ, αριθμός επίσης μειωμένος σε σχέση με τον μέσο όρο της ΕΕ, ο οποίος διαμορφώνεται στο 9,9%. (OECD.Stat, 20201).
Ειδικότερα, από το 2008, όταν η κατά κεφαλήν κρατική επιβάρυνση ήταν 2.267 ευρώ, έως και το 2013, το ελληνικό κράτος μείωσε τις δαπάνες για την Υγεία κατά ένα τρίτο. (OECD, 2019a2).
Ταυτόχρονα όμως, η εξοικονόμηση κρατικών κονδυλίων για την Υγεία, μετακύλησε το κόστος της υγειονομικής περίθαλψης στα νοικοκυριά.
Όπως αναφέρει η έκθεση της Ευρωπαϊκής Επιτροπής, ποσοστό άνω του ενός τρίτου εκ των δαπανών Υγείας, προέρχεται από τα ίδια τα νοικοκυριά, καθιστώντας το ποσοστό της ιδιωτικής δαπάνης, ένα από τα υψηλότερα ποσοστά στην Ευρωπαϊκή Ένωση.
Ενδεικτικά, σύμφωνα με το Ίδρυμα Οικονομικών και Βιομηχανικών Ερευνών (ΙΟΒΕ3), το 2018, η συνολική χρηματοδότηση για δαπάνες υγείας στην Ελλάδα διαμορφώθηκε στα €14,3 δισεκ., από τα οποία τα €8,4 δισεκ. αποτελούν δημόσια χρηματοδότηση – πράγμα το οποίο συνιστά μια μείωση σε ποσοστό 42,1% από το 2010 – και τα €5,8, την ιδιωτική. (ΙΟΒΕ, 2020).
Η αιτία όμως του μεγάλου κόστους που καλούνται να καταβάλουν τα νοικοκυριά, οφείλεται σύμφωνα με τα στοιχεία, «στις υψηλές άμεσες ιδιωτικές δαπάνες για φάρμακα, εξωνοσοκομειακή περίθαλψη (ή ανοιχτή νοσηλεία) και νοσοκομειακές υπηρεσίες». Πιο συγκεκριμένα, μόλις το 61% των δαπανών για την υγειονομική περίθαλψη προέρχεται από δημόσιες πηγές, ενώ ποσοστό ίσο με 35%, χρηματοδοτείται απευθείας από τα νοικοκυριά, που σύμφωνα με την έκθεση της Ευρωπαϊκής Επιτροπής, αποτελεί το τέταρτο μεγαλύτερο ποσοστό στην ΕΕ.
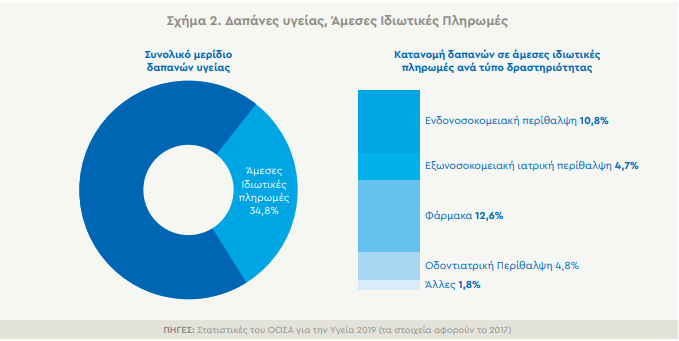
Για να γίνει κατανοητή όμως η μεταφορά του κόστους, είναι χρήσιμο να αναφερθεί πως το 2010 τα χρήματα που κατέβαλαν τα νοικοκυριά για την Υγεία, αντιστοιχούσαν σε 28% της συνολικής δαπάνης στη χώρα. Το ποσοστό αυτό ανήλθε σε 37% το 2014, χρονιά που σημείωσε τη μεγαλύτερη αύξηση. Όπως επισημαίνει η Επιτροπή, «τα υψηλά επίπεδα επιμερισμού του κόστους πηγάζουν σε μεγάλο βαθμό από την προκλητή ζήτηση (ζήτηση που υποκινείται από την προσφορά) και οφείλονται κυρίως στις συμμετοχές των ασφαλισμένων για τα φάρμακα και στις άμεσες πληρωμές για υπηρεσίες που δεν περιλαμβάνονται στη δέσμη παροχών, επισκέψεις σε ειδικούς ιατρούς, νοσηλευτική περίθαλψη, καθώς και οδοντιατρική περίθαλψη.
Σύμφωνα πάλι με το «Προφίλ Υγείας» για την Ελλάδα, το 2017 η Ελλάδα κατείχε τη δεύτερη θέση στην ΕΕ, όσον αφορά το επίπεδο αυτοαναφερόμενων μη καλυπτόμενων αναγκών ιατρικής περίθαλψης, «αφού ένα στα δέκα νοικοκυριά ανέφερε ότι δεν είχε δυνατότητα πρόσβασης σε υπηρεσίες υγείας όταν τις χρειαζόταν. Σχεδόν ένα στα πέντε νοικοκυριά που βρισκόταν στο φτωχότερο πεμπτημόριο εισοδήματος, ανέφερε πως δεν ήταν σε θέση να καλύψει τις υγειονομικές ανάγκες των μελών του, ενώ από πλουσιότερα νοικοκυριά το ποσοστό μη καλυπτόμενων αναγκών ανερχόταν μόλις στο 3%, εμφανίζοντας με τον πιο ξεκάθαρο τρόπο «το μεγαλύτερο χάσμα όσον αφορά την εισοδηματική ανισότητα στην Ευρώπη», υπογραμμίζει η έκθεση. Ωστόσο αξίζει να σημειωθεί, εν είδη θετικής εξέλιξης, ότι το 2017 ήταν το πρώτο έτος κατά το οποίο το συνολικό επίπεδο μη καλυπτόμενων αναγκών σημείωσε πτώση, ύστερα από συνεχή αύξηση έξι ολόκληρων χρόνων.
Πρόσφατη έκθεση του γραφείου του Παγκόσμιου Οργανισμού Υγείας για την Ευρώπη, αναφέρει πως οι άτυπες πληρωμές των νοικοκυριών, αντιπροσωπεύουν περισσότερο από το ένα τέταρτο των άμεσων ιδιωτικών πληρωμών για την Υγεία, «γεγονός που εγείρει σοβαρές ανησυχίες όσον αφορά την ισότητα και τα εμπόδια πρόσβασης στις υπηρεσίες υγειονομικής περίθαλψης», τονίζει η έκθεση, ενώ συμπληρώνεται επίσης πως η προαιρετική ασφάλιση υγείας «διαδραματίζει μόνον ήσσονος σημασίας ρόλο και αντιπροσώπευε το 4 % των συνολικών δαπανών υγείας το 2017». (WHO, 2018)
Φάρμακο
Οι μεγαλύτερες προκλήσεις αφορούν το πραγματικό κόστος υπηρεσιών Υγείας και του φαρμάκου στην Ελλάδα, τη δυσκολία πρόσβασης διάφορων πληθυσμιακών ομάδων σε μονάδες υγείας, την ανισομερή κατανομή υγειονομικού προσωπικού ανά την Επικράτεια, την κατανόηση της λειτουργίας του συστήματος και των χαρακτηριστικών του για πολίτες τρίτων χωρών, τα ενδονοσοκομειακά κόστη, τις – δυσβάσταχτες για τα φτωχότερα νοικοκυριά – ιδιωτικές δαπάνες και βεβαίως τις άτυπες πληρωμές (“φακελάκια”).
Παρά το γεγονός ότι το ελληνικό σύστημα Υγείας είναι δομημένο στη βάση της πλήρους ένταξης και της ισότιμης περίθαλψης, η πραγματικότητα δείχνει ότι άνθρωποι από ευάλωτες πληθυσμιακές ομάδες εξαναγκάζονται να πληρώνουν συχνά σημαντικά κόστη για υπηρεσίες Υγείας που θα έπρεπε να είναι δωρεάν και για φάρμακα τα οποία πωλούνται με υπέρογκο κέρδος.
Ποιος είναι ο βασικός λόγος που αυξάνει το κόστος του φαρμάκου; Παράγοντες εκτός του θεσμικού πλαισίου του ΕΣΥ και των εθνικών συστημάτων, ένας εκ των οποίων και η διεθνής νομοθεσία γύρω από την ευρεσιτεχνία, παίζουν κυρίαρχο ρόλο στο θέμα των τιμών.
Η πρόσφατη πανδημία κατέδειξε το ζήτημα με καθαρότητα: Αν και λίγα σχετικά είδαν το φως της δημοσιότητας στην Ελλάδα, η συζήτηση γύρω από την απελευθέρωση της “πατέντας” των εμβολίων έλαβε μεγάλη έκταση παγκοσμίως και δημιούργησε ένα νέο πεδίο εντάσεων μεταξύ εταιριών, κρατών και φορέων της κοινωνίας των πολιτών.
Κοντόφθαλμη
Η έμμεση – αλλά μακράν σοβαρότερη – συνέπεια αυτής της κοντόφθαλμης, εισοδηματικής πολιτικής ενός αγαθού με δημόσια χαρακτηριστικά όπως το φάρμακο, έχει προκαλέσει σε μεγάλο βαθμό την αμφισβήτηση των προθέσεων των παραγωγών με ολέθρια αποτελέσματα: η – δικαιολογημένη – αμφισβήτηση προς την φαρμακοβιομηχανία και τις προθέσεις της μετατράπηκε σε – αδικαιολόγητη – αμφισβήτηση του προϊόντος ήτοι των εμβολίων, ενισχύοντας το αντιεμβολιαστικό κίνημα, τις θεωρίες συνομωσίας και εν τέλει τους πραγματικούς κινδύνους για την δημόσια υγεία.
Έτσι, ενώ η συλλογική προσπάθεια καταπολέμησης της πανδημίας Covid-19 εξακολουθεί να πρωταγωνιστεί στην παγκόσμια σκηνή της Δημόσιας Υγείας και του κράτους πρόνοιας, στο παρασκήνιο η καθολική πρόσβαση στο φάρμακο και την κατάλληλη υγειονομική περίθαλψη παραμένει προβληματική και ανεφάρμοστη. Το μάθημα που μας δίδαξε η πρόσφατη κρίση δεν κεφαλαιοποιείται.
Οι κοινωνίες μας και η Δημόσια Υγεία συνεχίζουν να είναι ανοχύρωτες μπροστά στις νέες υγειονομικές προκλήσεις, καταλήγει η ανακοίνωση των Γιατρών του Κόσμου.
*Η έρευνα πραγματοποιήθηκε στο πλαίσιο του έργου “Ανοίγοντας την πρόσβαση στο φάρμακο και την Υγεία για όλους” στο πλαίσιο του προγράμματος Active citizens fund, με φορέα υλοποίησης τους Γιατρούς του Κόσμου Ελλάδας και εταίρους το GΙVMED και το The Press Project. Σύμφωνα με τους συντάκτες της, έδωσε τη δυνατότητα να γίνει αποτύπωση και ανάλυση μιας σειράς λόγων που συνιστούν εμπόδια στην υγειονομική περίθαλψη στην χώρα μας, κυρίως για τις πιο ευάλωτες και περιθωριοποιημένες κοινωνικές ομάδες.

No comment yet, add your voice below!